Lý do phẫu thuật đề cập đến việc không thể thực hiện phẫu thuật cắt bỏ an toàn; trong khi lý do ung thư đề cập đến việc cắt bỏ không hiệu quả hơn các phương pháp điều trị khác. Mục tiêu của liệu pháp chuyển đổi là loại bỏ hai nguyên nhân này và đạt được sự chuyển đổi từ ung thư gan không thể cắt bỏ sang ung thư gan có thể cắt bỏ. Gần đây, Giáo sư Sun Huichuan từ Bệnh viện Trung Sơn trực thuộc Đại học Fudan đã chia sẻ một báo cáo xuất sắc về "Tư duy và khám phá liệu pháp chuyển đổi đối với bệnh ung thư gan". Tôi sẽ chia sẻ nội dung báo cáo thành một tài liệu để phục vụ độc giả.
Các học giả Trung Quốc đã có nhiều nỗ lực trong điều trị ung thư biểu mô tế bào gan (HCC). Trong số các nghiên cứu về HCC tại cuộc họp ASCO 2024 (tổng quan được trình bày trong Bảng 1), 47,1% nghiên cứu là từ Trung Quốc, bao gồm các nghiên cứu về liệu pháp toàn thân và trị liệu tại chỗ tỷ lệ này tương đối lớn.
Bảng 1. Tổng quan về nghiên cứu ung thư biểu mô tế bào gan tại cuộc họp ASCO 2024
Điều trị bằng phẫu thuật có thể mang lại lợi ích sống sót lâu dài cho bệnh nhân ung thư gan giai đoạn đầu và giai đoạn giữa và là nền tảng của điều trị HCC tiến triển, hiệu quả không lý tưởng và tái phát sau phẫu thuật là vấn đề chính.
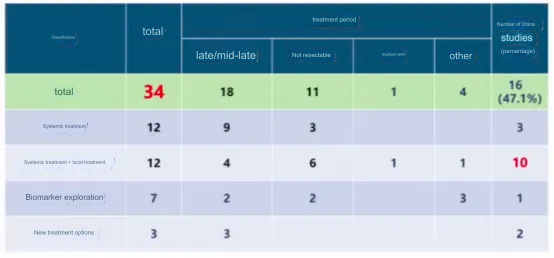
Trong những năm gần đây, với sự tiến bộ trong liệu pháp chống khối u toàn thân cho bệnh ung thư gan, hiệu quả của liệu pháp toàn thân đối với bệnh nhân ung thư gan tiến triển đã được cải thiện đáng kể, với dữ liệu từ nhiều nghiên cứu giai đoạn 3 cho thấy kéo dài hơn 20 tháng. Ở Trung Quốc, bệnh nhân có nhiều khả năng phải phẫu thuật cắt bỏ sau khi khối u thuyên giảm. Dữ liệu từ Bệnh viện Trung Sơn cho thấy phẫu thuật cắt bỏ sau chuyển đổi có thể mang lại khả năng sống sót lâu dài không bệnh cho bệnh nhân ung thư gan giai đoạn trung bình và tiến triển (Hình 1).
Hình 1. Phẫu thuật cắt bỏ sau giảm giai đoạn bệnh có thể mang lại khả năng sống sót lâu dài không bệnh cho bệnh nhân ung thư gan giai đoạn trung bình và tiến triển.
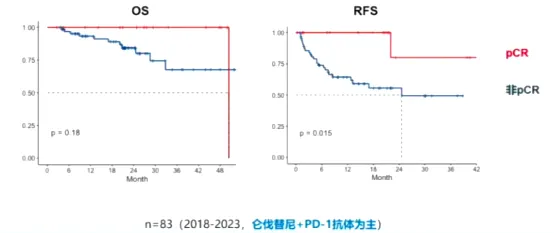
Tại sao cần thực hiện phẫu thuật cắt bỏ sau khi điều trị toàn thân đã đạt kết quả tốt? Giáo sư Sun tin rằng mô khối u còn sót lại có thể được loại bỏ sau khi cắt bỏ sau khi điều trị bằng TACE + atezolizumab + bevacizumab. Như hình 2, bệnh nhân đã đạt được kết quả tốt sau khi điều trị bằng TACE + atezolizumab + bevacizumab, tuy nhiên giải phẫu bệnh của phẫu thuật cắt bỏ cho thấy vẫn còn khối u còn sót lại, có thể gây khó khăn cho bệnh nhân tái phát HCC trong tương lai. .
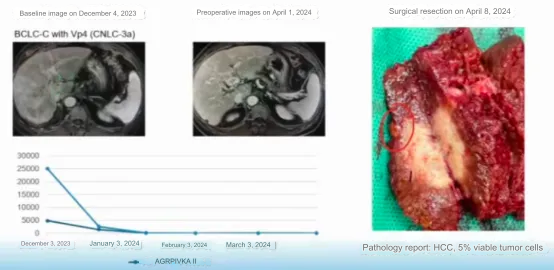
Hình 2. Mô khối u còn sống có thể được cắt bỏ sau điều trị
Nhóm của giáo sư Wang Kui cũng đã thực hiện một nghiên cứu thực tế đa trung tâm (CLEAP002) để so sánh tiên lượng của bệnh nhân ung thư biểu mô tế bào gan ở mức độ vừa phải sau khi giảm giai đoạn điều trị bằng phẫu thuật thành công và tiếp tục điều trị tại chỗ cộng với toàn thân [1]. Nghiên cứu đã phân tích hồi cứu 405 bệnh nhân mắc HCC giai đoạn trung bình và giai đoạn nặng được điều trị tại 30 bệnh viện ở Trung Quốc từ tháng 1 năm 2017 đến tháng 7 năm 2022, đồng thời ghi lại chi tiết dữ liệu lâm sàng và bệnh lý có liên quan. Kết quả cho thấy tỷ lệ sống sót sau 1 năm, 2 năm, 3 năm và 4 năm của nhóm phẫu thuật và nhóm không phẫu thuật lần lượt là 98,0%, 88,0%, 83,0%, 62% và 78,0%, 51,0%, lần lượt là 41,0%, 41% (P < 0,001). Thời gian sống thêm toàn bộ trung bình của nhóm phẫu thuật và nhóm không phẫu thuật lần lượt là 38,3 tháng và 23,2 tháng.
Trong số 405 bệnh nhân HCC, có 222 bệnh nhân bị tái phát hoặc tiến triển khối u. Có 58/100 bệnh nhân tái phát khối u ở nhóm phẫu thuật và 164/305 bệnh nhân khối u tiến triển ở nhóm không phẫu thuật. Ở nhóm phẫu thuật có 43 trường hợp tái phát trong gan, 9 trường hợp tái phát ngoài gan và 6 trường hợp tái phát trong và ngoài gan Ở nhóm không phẫu thuật có 83 trường hợp tái phát trong gan, 45 trường hợp tái phát ngoài gan. 36 trường hợp tiến triển trong và ngoài gan Sự khác biệt có ý nghĩa thống kê (P=0,008). Về vị trí tái phát hoặc tiến triển của u, ở nhóm phẫu thuật có 50 trường hợp tái phát trong gan, 10 trường hợp di căn phổi, 4 trường hợp di căn hạch bụng và 1 trường hợp tái phát ở các vị trí khác. Ở nhóm không phẫu thuật có 119 bệnh nhân di căn trong gan, 68 bệnh nhân di căn phổi, 8 bệnh nhân di căn hạch bụng, 2 bệnh nhân di căn xương và 5 bệnh nhân tái phát ở các vị trí khác.
Vào năm 2024, nhiều chuyên gia đã cập nhật "Sự đồng thuận của chuyên gia Trung Quốc về chuyển đổi và điều trị chu phẫu đối với ung thư gan nguyên phát (Phiên bản 20224)" để đáp ứng tiến trình của liệu pháp chuyển đổi đối với HCC. Lộ trình chuyển đổi và điều trị chu phẫu được thể hiện trong Hình 3 .
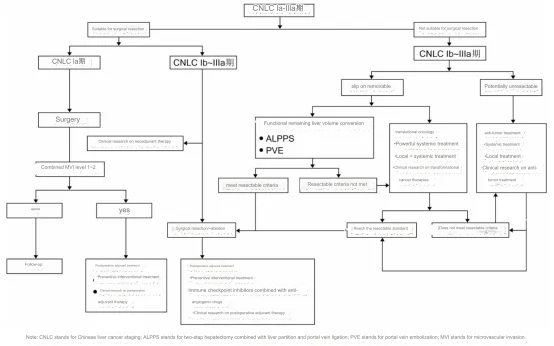
Hình 3. Diễn biến ung thư gan và lộ trình điều trị chu phẫu
Có hai lý do chính khiến ung thư gan không phù hợp để phẫu thuật cắt bỏ. Một là lý do phẫu thuật, chẳng hạn như khối lượng gan còn lại không đủ; tiếp xúc gần với cấu trúc cần được bảo tồn (không thể đạt được chức năng dự trữ gan kém); Thứ hai là nguyên nhân về mặt ung thư, chẳng hạn như khối u đã ở giai đoạn muộn và hiệu quả của việc cắt bỏ trực tiếp không tốt hơn nhiều so với các phương pháp điều trị khác.
Từ góc độ có thể cắt bỏ được hay không, ung thư gan có thể được chia thành 4 loại: 1) A+B+; 2) A-B+; 3) A+B-; A có nghĩa là có thể cắt bỏ về mặt kỹ thuật, B có nghĩa là phù hợp về mặt ung thư để cắt bỏ (CNLC-1a, 1b, 2a). Tiêu chí A về cơ bản là cố định. Tiêu chí B được đồng thuận là hiệu quả của phẫu thuật cắt bỏ tốt hơn các phương pháp điều trị khác, trong khi hiệu quả của các phương pháp điều trị khác rất năng động. Đối tượng phù hợp nhất cho liệu pháp chuyển đổi là bệnh nhân A-B+ và A+B-.
Một câu hỏi quan trọng khác là liệu phẫu thuật cắt bỏ có thể mang lại lợi ích bổ sung cho bệnh nhân sau khi giảm giai đoạn hay không? Nghiên cứu của nhóm Giáo sư Li Binkui [2] cho thấy đối với những bệnh nhân đạt được cCR, tức là OS 3 năm (88.1 %) so với 87,9%, P=0,89) và PFS (27,8% so với 40,8%, P=0,34) của nhóm chiến lược chờ và theo dõi tương đương với nhóm chiến lược phẫu thuật cắt bỏ.
Một phân tích nghiên cứu khác từ nhóm của Giáo sư Yan Maolin cho thấy trong số những bệnh nhân thuyên giảm hoàn toàn, không có sự khác biệt đáng kể về hệ điều hành và PFS giữa nhóm phẫu thuật cắt bỏ và nhóm cắt bỏ không phẫu thuật. Trong số những bệnh nhân đáp ứng một phần, OS và PFS của nhóm phẫu thuật cắt bỏ tốt hơn đáng kể so với nhóm cắt bỏ không phẫu thuật, nhưng cả hai nghiên cứu đều là hồi cứu.
Nghiên cứu TALENTop giai đoạn III là nghiên cứu do nhà nghiên cứu khởi xướng với Viện sĩ Fan Jia làm PI. Nghiên cứu này nhằm mục đích đánh giá tỷ lệ biến chứng HCC sau khi cắt bỏ gan sau khi điều trị ban đầu bằng atezolizumab kết hợp với bevacizumab ("T+A"). ở những bệnh nhân bị xâm lấn mạch máu lớn (MVI) để khám phá giá trị và tầm quan trọng của phẫu thuật đối với những bệnh nhân bị HCC tiến triển trong kỷ nguyên điều trị kết hợp liệu pháp miễn dịch đối với bệnh ung thư gan hiện nay.
Tầm quan trọng của liệu pháp chuyển đổi còn nằm ở việc duy trì khả năng sống sót không bệnh tật mà không cần dùng thuốc, điều này cũng rất quan trọng để cải thiện chất lượng cuộc sống của bệnh nhân. Nói chung, vai trò của phẫu thuật trong điều trị chuyển đổi ung thư gan là chọn thời điểm thích hợp để cắt bỏ triệt để cho những người đã được điều trị toàn thân (hoặc kết hợp với điều trị tại chỗ). Liệu pháp tân bổ trợ, liệu pháp chu phẫu và liệu pháp bổ trợ sau phẫu thuật được sử dụng để làm giảm sự tái phát sau phẫu thuật của bệnh ung thư gan có thể cắt bỏ và cải thiện tỷ lệ chữa khỏi triệt để. Liệu pháp chuyển đổi có thể mang lại khả năng sống sót lâu dài cho bệnh nhân ung thư gan giai đoạn trung bình và giai đoạn nặng. Kinh nghiệm và hiểu biết tích lũy được trong quá trình này đã đặt nền tảng cho việc thúc đẩy việc khám phá liệu pháp chống khối u chu phẫu.
Nguồn:
1. Liu J, Zhu X, Pan Y, Zhong J, Jin R, Zheng X, et al. Prognoses of Patients Treated With Surgical Therapy Versus Continuation of Local-Plus-Systemic Therapy Following Successful Down-Staging of Intermediate-Advanced Hepatocellular Carcinoma: A Multicenter Real-World Study. Oncologist 2024; 29(4):e487-e497.
2. Li B, Wang C, He W, Qiu J, Zheng Y, Zou R, et al. Watch-and-wait strategy vs. resection in patients with radiologic complete response after conversion therapy for initially unresectable hepatocellular carcinoma: a propensity score-matching comparative study. Int J Surg 2024; 110(5):2545-2555.
Những lý do khiến ung thư gan không thể cắt bỏ có thể được chia thành lý do phẫu thuật và lý do ung thư.

Xơ gan là một bệnh gan mạn tính tiến triển do một hoặc nhiều nguyên nhân gây ra và có đặc điểm mô học là xơ hóa lan tỏa, giả tiểu thùy và các nốt tái tạo trong mô gan.

Lâu nay, nhắc tới côn trùng có thể khiến nhiều người phải ngứa da đầu. Tuy nhiên, côn trùng giờ đây đã trở thành món ăn được yêu thích mới trên bàn ăn và là nguồn thực phẩm mới nổi.

Ung thư gan là một trong những loại ung thư phổ biến nhất ở nước tôi. Nó có khởi phát âm thầm và không có biểu hiện lâm sàng rõ ràng ở giai đoạn đầu. Chúng ta thường gọi gan là “cơ quan thầm lặng”.

Vào ngày 18 tháng 5 năm 2024, "Hội nghị học thuật điều trị lâm sàng bệnh viêm gan B mãn tính lần thứ sáu" tập trung vào việc điều trị lâm sàng bệnh viêm gan B mãn tính đã được tổ chức hoành tráng tại Hạ Môn.

Hội nghị thường niên của Hiệp hội Nghiên cứu Gan Châu Âu (EASL) năm 2024 sẽ được tổ chức tại Milan, Ý, từ ngày 5 đến ngày 8 tháng 6 năm 2024. Tôi sẽ chia sẻ nội dung quan trọng có liên quan.

Ung thư gan là một khối u ác tính xảy ra ở gan. Nó được chia thành nguyên phát và thứ phát. Hôm nay chúng ta sẽ nói về ung thư gan nguyên phát, là những khối u ác tính có nguồn gốc từ tế bào gan và tế bào biểu mô ống mật trong gan.
.jpeg&w=640&q=75)
Rau mang lại màu sắc và chất dinh dưỡng phong phú cho bữa ăn của chúng ta và luôn được công nhận là thực phẩm lành mạnh từ khi còn nhỏ chúng ta đã được giáo dục nên ăn nhiều trái cây và rau quả nhưng ít người biết rằng không phải loại rau nào cũng tốt.
